Koronawirus – medyczne odpowiedzi na wszystkie pytania

Od kilkunastu dni odpowiadam na Wasze pytania o koronawirusa. Wiele z nich się powtarza, więc postanowiłam zebrać odpowiedzi w jednym miejscu, aby stworzyć dla Was małe kompendium wiedzy na ten temat.
Artykuł z podstawowymi informacjami znajdziecie tutaj: Koronawirus z Chin – najważniejsze informacje. Bardzo wiele informacji o dzieciach, a także zasady postępowania w razie podejrzenia zakażenia opisane tutaj: Koronawirus w Polsce. Informacje dla rodziców.
Użyte nazwy:
👉 wirus o którym mówimy to SARS-CoV-2.
👉 choroba, którą ten wirus wywołuje to COVID-19 (COronaVIrus Disease wykryty w 2019r.) szcz
Dzieci
[expand title=” Jak chorują dzieci? ” trigclass=”arrowright” ]
Wiemy już, że zakażenia koronawirusem przebiegają u dzieci:
zwykle
👉 bezobjawowo (wynik testu dodani przy braku symptomów choroby),
lub
👉 skąpoobjawowo (np. sam mało nasilony kaszel / jedynie stan podgorączkowy / tylko złe samopoczucie, biegunka),
rzadko
👉 z nasilonymi objawami.
Niektóre z opisanych przypadków z tej grupy wiekowej (podkreślone linki do oryginalnych badań):
W badaniu z Chin obserwacji zostało poddanych 5 dzieci z potwierdzonym zakażeniem koronawirusem. 4 z nich przechorowało bezobjawowo, 1 miało katar, kaszel, ból gardła, gorączkę. Nie wymagało intensywnego leczenia.
Znamy opis przypadku noworodka z Chin, mamy zakażonej koronawirusem, urodzonego cięciem cesarskim. U dziecka potwierdzono zakażenie, stwierdzono u niego niewielkie zmiany zapalne w płucach. Pozostawał w stanie dobrym, bez gorączki i duszności.
Opis 20 przypadków zakażenia koronawirusem u dzieci w wieku od 1 dnia życia do 14 lat). Objawy to najczęściej gorączka lub/i kaszel, rzadziej biegunka, wymioty, katar, ból gardła. Nie stwierdzono ciężkiego przebiegu. Co ciekawe, u 40% stwierdzono koinfekcję (dziecko miało jednocześnie również inne zakażenie).
Opis 6 przypadków dzieci (1-7lat) z potwierdzonym koronawirusem. Objawy to: kaszel (6/6 dzieci), wysoka gorączka (6/6), wymioty (4/6), wirusowe zapalenie płuc 4/6. Jak długo przebywały w szpitalu? 5-13 dni. Jak długo miały gorączkę? 3-11 dni. 1 pacjent wymagał opieki Oddziału Intensywnej Terapii. Oczywiście w tamtym czasie i rejonie na koronawirusa zapadło dużo więcej dzieci, które w ogóle nie wymagały hospitalizacji.
Specjalnie do badania wybrano 8 ciężkich przypadków zakażenia. Do czasu publikacji 3 było nadal leczonych, natomiast większość (5/8) została wyleczona i wypisana do domu. Co ważne, pierwszym objawem u wszystkich dzieci był przyspieszony oddech. O tym jak rodzic może to rozpoznać przeczytasz w moim poprzednim artykule: Jak rozpoznać duszność – opis i filmy.
9 niemowląt (<1. roku życia): głównie gorączka lub/i łagodne objawy zapalenia górnych dróg oddechowych.
Kolejne kilkaset przypadków zebranych tutaj i tutaj. Podobne wnioski: najczęściej łagodny przebieg, rzadko zdarzają się zachorowania o ciężkim przebiegu.
Warto też zwrócić uwagę na jeszcze jedną kwestię. Pomimo epidemii koronawirusa, dzieci nadal mogą chorować na inne schorzenia.
W Wuhan lekarze przyjrzeli się 366 dzieciom hospitalizowanym w styczniu z powodu infekcji dróg oddechowych. Co ciekawe, w 11,8% z nich rozpoznano grypę, a jedynie u 1,6% – SARS-CoV-2.
To pokazuje, że mimo epidemii, infekcje oddechowe u dzieci mają dużo częściej inną przyczynę niż koronawirus (np. zapalenie ucha, zakażenie układu moczowego, grypa lub inne wirusy, bakteryjne zapalenie płuc, które może wymagać antybiotykoterapii). Bądźmy więc czujni, by nie przegapić ważnego problemu u naszych dzieci.
Światowe statystyki podają, że dzieci chorują bardzo rzadko – kilka procent ze wszystkich potwierdzonych przypadków. Warto mieć na uwadze, że na pewno jest ich więcej, jednak ze względu na bezobjawowy przebieg, nie zostają oni poddawani badaniu w kierunku koronawirusa.
W związku z tym, że maluchy chorujące bezobjawowo nie prezentują objawów – wydaje nam się, że są zdrowe. Noszą jednak w sobie wirusa – mogą zakażać otoczenie. Mniej niż osoby objawowe (ponieważ nie kaszlą), ale jednak takie ryzyko istnieje. Dlatego też obecnie wszystkie dzieci powinny być izolowane od osób starszych i z innych grup ryzyka.
Oczywiście czekamy na szersze badania na temat zachorowalności oraz przebiegu u maluchów, ale wydaje się, że akurat ta grupa może czuć się stosunkowo bezpiecznie.
[/expand]
[expand title=” Dziecko w szpitalu – czy będę mogła z nim zostać? ” trigclass=”arrowright” ]
Dziecko z podejrzeniem lub potwierdzoną infekcją COVID-19 najpewniej będzie pozostawało pod opieką jednego rodzica. Jeśli będzie taka możliwość zostaną umieszczeni w izolatce, z której nie można wychodzić do czasu zakończenia potrzeby izolacji. W celu zapobiegania rozprzestrzenianiu się wirusa lekarze mogą rozmawiać z rodzicem również telefonicznie, nie wchodząc za każdym razem do sali.
Inaczej sprawa ma się z noworodkami i wcześniakami, o czym piszę niżej.
W większości szpitali obecnie wydany jest zakaz odwiedzin, z dzieckiem przebywa tylko jeden, ten sam rodzic.
Jakiś czas temu w mediach pojawiła się informacja, że nowy regulamin niektórych szpitali zawiera informację: „Wstrzymanie pobytu opiekunów prawnych na oddziałach szpitala (wyjątkiem są matki karmiące i opiekunowie dzieci z niepełnosprawnościami)”. Sprawa została podniesiona przez wiele osób, Krajowi Konsultanci w dziedzinie pediatrii oraz chorób zakaźnych wydali oficjalne zalecenia:
👉 RODZIC/OPIEKUN może zawsze przebywać w oddziale razem z dzieckiem. Niezależnie czy ma ono potwierdzony COVID czy nie.
👉 Przy dziecku powinien przebywać jeden zdrowy opiekun. Kiedy rodzice są chorzy (COVID-19) może być opiekun zastępczy (wyznaczają rodzice). Nie mogą być dziadkowie, ponieważ są w grupie ryzyka. Jeśli rodzice nie mogą znaleźć opieki, sprawuje ją personel oddziału.
👉 Zakaz opuszczania izolatki/sali chorych przez rodzica i dziecko. Dotyczy to również dzieci w szpitalu z innymi chorobami.
👉 Zakaz odwiedzin do odwołania.
👉 W razie pojawienia się objawów u rodzica – albo szpital pobiera u niego badanie PCR w kierunku koronawirusa, albo odsyła do Szpitala Zakaźnego dla dorosłych.
👉 Posiłek dla rodzica pozostającego izolatce zapewnia szpital.
👉 W czasie hospitalizacji szpital zapewnia środki czystości i pieluchy (rodzic nie może wychodzić, a odwiedziny są zabronione).
Powyższe zasady nie dotyczą oddziałów noworodkowych.
Oryginalny dokument:

Mimo, że zalecenia są oficjalne, pojedyncze szpitale w Polsce nie zastosowały się jeszcze do niego. Mam nadzieję, że to się szybko zmieni.
W takich sprawach informuję Was na bieżąco na Instagramie i Facebook’u.
[/expand]
[expand title=” Chorzy rodzice – co z dzieckiem? ” trigclass=”arrowright” ]
Jeżeli oboje rodziców będzie hospitalizowanych z powodu COVID-19, a dziecko będzie zdrowe – najpewniej inna osoba będzie musiała zająć się maluchem.
We Wrocławiu zostało stwierdzone zakażenie u rodziców oraz 7-miesięcznego niemowlęcia, wszyscy byli razem hospitalizowani.
[/expand]
[expand title=” Bajka 'Koronawirusy i mądre wróżki’ ” trigclass=”arrowright” ]
W tym trudnym dla maluszków czasie postanowiłam napisać edukacyjną bajkę objaśniającą dzieciom o co w tym wszystkim chodzi. Mam nadzieję, że Was urzeknie 🙂
Bajka ’Koronawirusy i mądre wróżki’
[/expand]
Informacje ogólne
[expand title=” Czy zakażenie zawsze przebiega z gorączką? ” trigclass=”arrowright” ]
Niekoniecznie, zwłaszcza u dzieci może nie być gorączki lub wystąpi tylko stan podgorączkowy.
[/expand]
[expand title=” Jakie nietypowe objawy mogą wystąpić? ” trigclass=”arrowright” ]
Oprócz najczęstszych objawów, tj.: gorączka, suchy kaszel, duszność, złe samopoczucie, mogą występować również: biegunka, wymioty (najczęściej na początku choroby), zaburzenia czucia smaku i węchu, ból gardła, uczucie zmęczenia, bóle stawów, katar (kilka % przypadków).
O tym jak rozpoznać duszność przeczytasz (i zobaczysz na filmie) tutaj: Jak rozpoznać duszność – opis i filmy.
[/expand]
[expand title=” Czy wirus przenosi się jedynie drogą kropelkową i przez kontakt bezpośredni? ” trigclass=”arrowright” ]
Drogi zakażenia koronawirusem to:
👉 kontakt bezpośredni (np. pocałunki, uścisk ręki, badanie pacjenta),
👉 kropelkowa (kaszel, kichanie),
👉 przez zakażone powierzchnie i przedmioty (takie, na które niedawno nakasłała chora osoba, oblizywanie smoczka, picie ze wspólnego kubka),
👉 kał, mocz, łzy – ta droga zakażenia prawdopodobnie jest również możliwa.
[/expand]
[expand title=” Czy są możliwe inne drogi zakażenia? ” trigclass=”arrowright” ]
👉 powietrzna – najprawdopodobniej nie. Koronawirus przenoszony jest w kroplach z dróg oddechowych, które opadają z grawitacją. Nie „wisi” w powietrzu.
👉 kontakty seksualne – tak, ze względu na bliskość, pocałunki,
👉 sperma – nie zawiera wirusa,
👉 przez łożysko – mało danych, ale w Anglii stwierdzono przypadek noworodka z dodatnim wynikiem testu tuż po porodzie,
👉 mleko mamy – nie ma dowodów na obecność wirusa w mleku matki, stwierdza się w nim przeciwciała przeciwko koronawirusowi,
👉 zwierzęta – nie ma dowodów by zwierzęta domowe mogły przenosić zakażenie,
👉 materiał z dróg oddechowych pobrany od osoby zakażonej w celu wykonania badania na obecność wirusa – jest zakaźny.
[/expand]
[expand title=” Czy koronawirus utrzymuje się w powietrzu? ” trigclass=”arrowright” ]
Jeżeli chora osoba zakaszle w zamkniętym pomieszczeniu, to wirus w drobnych kropelkach z dróg oddechowych będzie się unosił jeszcze przez jakiś czas (nie wiemy dokładnie jak długo) w powietrzu, powoli opadając wraz z grawitacją. Jeśli dodatkowo działa klimatyzacja z wymuszonym obiegiem powietrza (jak w samolocie), to powoduje cyrkulację powietrza i wolniejsze opadanie wirusa.
Przeprowadzono różne badania na ten temat, sugerujące, że wirus może się utrzymywać w powietrzu 3 godziny (opis w pytaniu niżej ” Jak długo koronawirus SARS-CoV-2 przeżywa na powierzchniach?„) lub przenosić się w samolocie na odległość do 7 rzędów w każdą stronę. Żadne z tych badań jednoznacznie nie potwierdza jak długo wirus utrzymuje się w powietrzu i na powierzchniach. Zadajemy sobie też pytanie, czy nawet, jeśli weźmiemy wdech powietrza z zakażonymi drobinkami (np. jeśli jakiś czas temu zakażony sąsiad kasłał w windzie, którą teraz sami jedziemy), to czy ilość wirusa w aerozolu wystarczy do zakażenia nas.
Jednakże, na świeżym powietrzu, gdzie są duże przestrzenie i ruch powietrza, prawdopodobieństwo zarażenia prawie nie istnieje. Co innego, gdyby w trakcie spaceru ktoś idący z naprzeciwka kichnął prosto na nas z małej odległości.
[/expand]
[expand title=” Jak długo koronawirus SARS-CoV-2 przeżywa na powierzchniach? ” trigclass=”arrowright” ]
Tego niestety nadal nie wiemy. Ukazało się badanie sugerujące, że SARS-CoV-2 w warunkach laboratoryjnych utrzymuje się na:
👉 plastiku 3 dni,
👉 stali 2-3 dni.
👉 miedzi 4 godziny
👉 kartonie 24 godziny.
Wydaje się, że w niektórych warunkach wirus może przetrwać do kilkunastu dni.
W tym artykule jest również napisane, że w aerozolu w powietrzu może przetrwać 3 godziny. Warto jednak zwrócić uwagę, że w badaniu użyto bębna (jak na rysunku) który się kręcił i utrzymywał aerozol w ruchu. Nie można więc przenieść tego bezpośrednio np. na pokój w pracy czy klatkę schodową.

Wszystko jest nadal w fazie badań i obserwacji, nowe dane wkrótce się pojawią.
[/expand]
[expand title=” Czy mogę się zarazić od psa/kota/insektów? ” trigclass=”arrowright” ]
Nie ma dotychczas dowodów na to, by zwierzęta domowe, takie jak psy i koty miały przenosić zakażenie koronawirusem. Niemniej niektóre wirusy mogą zarażać również zwierzęta, warto więc pamiętać o myciu rąk po kontakcie z pupilami. CDC zaleca, by osoby zakażone koronawirusem były odizolowane od zwierząt. Więcej na ten temat przeczytasz tutaj.
Nie ma żadnych dowodów potwierdzających, że SARS-CoV-2 może być przenoszone przez insekty (jak np. malaria przez komary).
[/expand]
[expand title=” Czy można wychodzić z dzieckiem na spacer? ” trigclass=”arrowright” ]
Osoby poddane kwarantannie absolutnie nie mogą opuszczać mieszkania lub szpitala.
Osoby starsze oraz z grup ryzyka nie powinny opuszczać mieszkania. Każde ich wyjście (również do sklepu czy apteki) wiąże sie z dużym ryzykiem zakażenia i ciężkiego przebiegu.
Kobiety w ciąży, noworodki i wcześniaki też raczej nie powinny na razie wychodzić (idąc na spacer dotykamy klamek, przycisków w windzie).
Jeśli mamy objawy jakiejkolwiek infekcji – zostajemy w domu. Jesteśmy zakaźni dla otoczenia, niezależnie od przyczyny.
Jeśli mieszkacie w domku i macie swój ogródek, nie będziecie się kontaktować z innymi osobami, w tym z sąsiadem przy płocie – jest bezpiecznie, można wychodzić. Koronawirus nie fruwa w powietrzu.
Jeśli nie macie żadnych objawów można rozważyć wyjście na spacer, ale w pełni bezpieczni jesteśmy tylko jeśli wszyscy członkowie rodziny zostają w domu i nie wychodzą. Jeśli wychodzimy na spacer nie spotykamy się z żadnymi osobami. Nie umawiamy się z koleżankami na wspólny spacer, nie zabieramy dzieci na plac zabaw – tam maluchy bawią się razem, w bliskim kontakcie, dotykają drabinek, zabawek. Można wyjść w odludne miejsce, wówczas jest bezpiecznie (pomijając przyciski, poręcze i inne powierzchnie po drodze). Obecnie w lesie już nietrudno spotkać dużo osób.
Warto w tym czasie wywietrzyć mieszkanie.
Jazda na rowerze, hulajnodze wydaje się bezpieczna.
Jeśli wiesz, że Twoje dziecko dotyka klamek, przycisków windzie, będzie chciało się bawić ze spotkanym na spacerze sąsiadem lub będzie nalegało na wejście do sklepu 👉 #zostańwdomu.
Aktualizacja: W związku z epidemią od dnia 1.04 obowiązywać będą następujace zasady:
👉 Wychodzenie z domu ma być ograniczone do absolutnego minimum, takiego jak wyjście do pracy, po zakupy żywnościowe, wyprowadzenie psa, wizyta w aptece lub u lekarza.
👉 Minister zdrowia mówił, że nadal będzie można wyjść na krótki spacer, lub na rower. Ale, żeby nie traktować tego jako czasu na uprawianie sportu, tylko dla poprawy zdrowia psychicznego. Za sportowe bieganie można otrzymać mandat.
👉 Obowiązuje zasada 2 metrów minimalnej odległości między pieszymi. Dotyczy to również rodzin i bliskich. Wyłączeni z tego obowiązku będą: rodzice z dziećmi wymagającymi opieki (do 13 roku życia), osoby niepełnosprawne lub niemogące się samodzielnie poruszać oraz ich opiekunowie.
👉 Osoby poniżej 18. roku życia będą mogły wyjść z domu tylko pod opieką rodziców lub dorosłego opiekuna.
👉 Zakaz korzystania z parków, placów zabaw, plaż, bulwarów, promenad i rowerów miejskich. Zamknięte będą też ogrody zoologiczne i botaniczne, ogródki jordanowskie, zieleńce.
👉 W Mszach Świętych i pogrzebach będzie mogło uczestniczyć do pięciu osób plus sprawujący mszę.
Za łamanie zakazów przewidziane są kary od 500zł do 30 tys. zł, a w działaniach weryfikujących policji pomoże wojsko.
[/expand]
[expand title=” Czy podczas kwarantanny można wyjść na zakupy lub do apteki? ” trigclass=”arrowright” ]
Osoby poddane kwarantannie nie mogą opuszczać mieszkania. Ani na spacer z psem, ani do apteki, ani po zakupy, ani na wizytę lekarską. W razie problemów zdrowotnych powinny skorzystać z teleporady.
Samowolne opuszczenie kwarantanny (domowej czy szpitalnej) grozi grzywną do 30 tys. zł. Policja każdego dnia może sprawdzić, czy taka osoba przebywa w domu, Ministerstwo Cyfryzacji stworzyło również nową aplikację „Kwarantanna donowa”, której zadaniem jest kontrola przestrzegania kwarantanny. Osoby starsze i samotne mogą telefonicznie zgłosić się do gminy, by otrzymać pomoc w postaci przynoszenia zakupów czy paczek żywnościowych (szczegóły tutaj). Wiele sklepów i aplikacji zakupowych w tym szczególnym czasie wprowadza bezpłatne dostawy dla osób powyżej 60. roku życia. Niektóre aplikacje taksówkarskie umożliwiają zamówienie zakupów z dowozem do domu. Nie zapomnijcie o swoich najbliższych! 🙂
[/expand]
[expand title=” Czy warto wyjechać do domku nad morzem/w górach? ” trigclass=”arrowright” ]
Akualizacja 1.04
Obecnie jest zakaz przemieszczania się, nie można podróżować bez ważnej przyczyny.
[/expand]
[expand title=” Czy możemy się spotkać z dziadkami na Święta? ” trigclass=”arrowright” ]
Biorąc pod uwagę sytuację, która aktualnie u nas panuje, wszelkie spotkania świąteczne, zwłaszcza z dziadkami powinny być odwołane. Wiem, że minął już prawie miesiąc odizolowania i jest to trudne, ale jeżeli teraz poluzujemy przestrzeganie zasad, to po Świętach będziemy mieli bardzo duży wysyp chorych.
Takim spotkaniem ryzykujemy zdrowie i życie naszych rodziców.
Teoretycznie, jeżeli przez minimum 2 tygodnie przed Świętami żadna osoba z 2 rodzin ani razu nie wyszła z domu (również na zakupy) i nie spotykała innych osób (w tym kuriera, listonosza), ani nie ma objawów chorobowych, to spotkanie będzie względnie bezpieczne (zawsze jeszcze dziecko mogło rozwinąć bezobjawową chorobę pod koniec tego okresu).
Dla dobra nas wszystkich, a przede wszystkim naszych bliskich powyżej 50./60. roku życia, nie powinniśmy nigdzie wyjeżdżać na Święta i z nikim się spotykać, tylko pozostać w domu.
[/expand]
[expand title=” Czy lecieć na wakacje za granicę? ” trigclass=”arrowright” ]
Akualizacja 1.04
Obecnie jest zakaz przemieszczania się, nie można podróżować bez ważnej przyczyny.
[/expand]
[expand title=” Spotkałam na spacerze sąsiada, który jest chory. Czy mogłam się zarazić? ” trigclass=”arrowright” ]
Uważa się, że duże ryzyko zakażenia ma tylko osoba z „bliskiego kontaktu” z chorym, nie jakiegokolwiek, przygodnego (np. minięcie na ulicy).
[/expand]
[expand title=” Co to znaczy mieć ”bliski kontakt”? ” trigclass=”arrowright” ]
👉 Osoba mieszkająca w tym samym gospodarstwie domowym, co osoba zakażona koronawirusem.
👉 Osoba, która miała bezpośredni fizyczny kontakt z osobą zakażoną (np. uścisk ręki).
👉 Osoba, która miała bezpośredni kontakt z zakaźnymi wydzielinami osoby zakażonej (np. kontakt z wydzieliną kaszlącej osoby zakażonej koronawirusem lub dotykanie gołymi rękami używanych przez taką osobę chusteczek higienicznych).
👉 Osoba, która miała kontakt twarzą w twarz z osobą chorą na COVID-19 w odległości ≤2 metrów i przez okres >15 minut.
👉 Osoba, która pozostawała w zamkniętym pomieszczeniu (np. klasa w szkole, pokój spotkań, poczekalnia w szpitalu itp.) z osobą chorą na COVID-19 przez ≥15 minut i w odległości <2 metrów.
👉 Pracownik ochrony zdrowia, pracownik laboratorium lub inna osoba sprawująca bezpośrednio opiekę nad osobą zakażoną bez zastosowania odpowiednich środków ochrony.
👉 Osoba, która podróżowała w samolocie siedząc w odległości do 2 miejsc (w każdym kierunku). W pewnych warunkach za osoby z bliskiego kontaktu można uznać wszystkich pasażerów i obsługę podróżujących w danej sekcji samolotu lub w całym samolocie.
Jeśli więc minęliśmy chorego sąsiada na ulicy, ale nie witaliśmy się ręką, nie rozmawialiśmy z nim >15 minut z odległości <2 metrów i nie kasłał/kichnął na nas – uważa się, że ryzyko zakażenia jest bardzo małe.
[/expand]
[expand title=” Czy paczki są bezpieczne? ” trigclass=”arrowright” ]
Jeśli bardzo się obawiacie zakażenia, można paczce zrobić 24-godzinną kwarantannę, np. na balkonie;) Jeśli kurier nie nakasłał na nią na krótko przed przekazaniem, ryzyko zarażenia się z takiej paczki nie jest duże. Po kontakcie z nią trzeba po prostu umyć ręce i powierzchnie na których przebywała, np. blat (woda z mydłem wystarczy).
Jeśli obawiacie się, że kucharz przygotowujący jedzenie na wynos nie dochował zasad higieny, wówczas możecie podgrzać jedzenie, koronawirus ginie w wysokich temperaturach (70 stopni przez 5 minut, a wyższe jeszcze szybciej).
[/expand]
[expand title=” Lepiej ręce myć czy dezynfekować? ” trigclass=”arrowright” ] Wiele badań wskazuje, że dezynfekcja nie ma wyższości w zapobieganiu zakażeniu nad prawidłowym umyciem rąk.
Warto pamiętać, by płyny na bazie alkoholu aplikować na suche dłonie. W przeciwnym razie będą uszkadzać naskórek, a do takiej powierzchni łatwiej przylegają patogeny.
[/expand]
[expand title=” Przepis na płyn dezynfekujący ” trigclass=”arrowright” ]

O ile znajdziecie jeszcze gdzieś potrzebne składniki 😉
[/expand]
Maski i rękawiczki
[expand title=” Czy maseczka chirurgiczna/bawełniana dobrze chroni przed koronawirusem? ” trigclass=”arrowright” ]
Niestety nie, zwłaszcza nieprawidłowo użytkowana. Dlaczego?
👉 Zatrzymuje drobne kropelki, ale nie filtruje powietrza, przepuszcza mniejsze cząsteczki.
👉 Nie zakrywa oczu (które prawdopodobnie mogą być wrotami zakażenia).
👉Nie przylega ściśle do twarzy.
👉 Nieco trudniej się przez nią oddycha, przez co niektóre osoby zsuwają ją z nosa.
👉 Po 1-4 godzinach będzie wilgotna (od naszego oddechu). Wówczas stanie się wręcz wymarzonym środowiskiem dla wirusów, należy ją wymienić na nową.
👉 Daje fałszywe poczucie bezpieczeństwa, przez co pomijamy inne środki ostrożności, np. unikanie skupisk ludności, częste mycie rąk.
👉 Nieprawidłowo zdejmowana zwiększa ryzyko zakażenia.
Podsumowując: jeśli będziemy mieli założoną maseczkę, a ktoś kichnie nam w twarz, to i tak może nas zarazić. Jeśli będziemy ją nieprawidłowo użytkować (patrz niżej), to może wręcz zwiększyć ryzyko zakażenia.
[/expand]
[expand title=” Kto powinien nosić maseczkę? ” trigclass=”arrowright” ]
Masek powinni używać:
👉 pracownicy ochrony zdrowia
W szpitalu/przychodni lekarze i pielęgniarki mają wielokrotny, bliski kontakt z chorymi, ryzyko zakażenia jest bardzo duże.
👉 osoby chore, z objawami
Maska zatrzyma małe kropelki z kaszlu i kichania, osoba ta będzie zdecydowanie mniej zakaźna dla otoczenia. Dodatkowo wówczas nie będzie pocierać okolicy nosa i ust przenosząc wiusy na ręce (co statystycznie robimy kilka razy na godzinę).
👉 osoby opiekujące się chorymi zakażonymi koronawirusem
Przy bliskim kontakcie z objawowym chorym jest duże ryzyko przeniesienia zakażenia.
Trzeba jednak wiedzieć, że noszenie maseczki będzie skuteczne tylko w połączeniu z częstym myciem rąk.
Jest jeszcze jedna ważna kwestia. Masek chirurgicznych brakuje niemal we wszystkich krajach walczących z epidemią. W związku z tym powinny one być używane tylko w wyżej wymienionych grupach, by niepotrzebnie ich nie zużywać. Jeśli medycy nie będą mieć odpowiedniej ochrony i zostaną zakażeni – nie będzie miał kto leczyć chorych. Dlatego też, jeśli masz w domu zapas maseczek chirurgicznych – możesz przekazać je szpitalom.
Osoby zdrowe nie muszą nosić maski. Badania pokazują, że w ich przypadku nie zmniejsza to ryzyka zakażenia. Co więcej, nieprawidłowo użytkowana nawet może zwiększać to ryzyko.
Jest jeszcze kwestia bezobjawowych chorych, którzy nie wiedzą, że są zakażeni, a zarażają. W zwiazku z tym niektórzy postulują za „maskami dla wszystkich”. Trzeba tylko wiedzieć, że:
👉 Bezobjawowy chory zaraża dużo mniej niż kaszlący. Jeśli nie kaszlemy, tylko kontakt ze śliną lub długa rozmowa z bardzo bliskiej odległości (kilkanaście-kilkadziesiąt cm) może dać przeniesienie patogenu.
👉 Jeśli osoba nosząca maskę chociaż raz dotknie ręką jej zewnętrznej części (na której może być patogen), to ręka jest już zabrudzona, do umycia lub zdezynfekowania. A masek jednak dotykamy często – żeby ja poprawić, coś nam przeszkadza, ciężko się oddycha.
Wydaje się, że do rozważenia są maski używane w zatłoczonym transporcie miejskim oraz dla osób, które mają wielogodzinowy kontakt z ludźmi (np. aptekarz, kasjer), jesli nie mają innej ochrony jak np. szyba. Noszenie masek na spacery, krótkie zakupy – według badań – nie przyniesie istotnych korzyści, ale jeśli będziesz się czuć pewniej, możesz ją nosić (przestrzegając zasad poniżej).
Dzieci poniżej 2. roku życia nie powinny nosić masek, grozi to podduszeniem.
[/expand]
[expand title=” Jak prawidłowo użytkować maskę chirurgiczną? ” trigclass=”arrowright” ]
👉 Przed założeniem maski umyj lub zdezynfekuj ręce.
👉 Zasłoń maską starannie usta i nos. Przymocuj maskę tak, żeby przestrzenie między twarzą a maską były jak najmniejsze.
👉 Unikaj dotykania maski w trakcie noszenia jej. Jeśli się to wydarzy – umyj/zdezynfekuj ręce.
👉 Wymień maskę jak tylko zrobi się wilgotna. Nie używaj ponownie jednorazowych masek (nawet po wyschnięciu).
👉 Zdejmowanie maski: chwyć ją od tyłu za wiązanie (nie dotykaj przedniej powierzchni maski) i zdejmij, a następnie wyrzuć do zamykanego kosza na śmieci. Umyj dokładnie ręce środkiem na bazie alkoholu lub wodą z mydłem.
Po załozeniu maski nie wolno jej dotykać!, poprawiać, zdejmować i zakłądać ponownie. Wszystkie te czynności powodują przeniesienie wirusa na dłonie, usta, nos.
Tu pokazałam jak prawidłowo zdejmować maseczki.
[/expand]
[expand title=” Czy warto używać masek bawełnianych? ” trigclass=”arrowright” ]
Najlepiej chronią nas maski ze specjalnymi filtrami. W drugiej kolejności są chirurgiczne. Na samym końcu są maski domowe, najczęściej bawełniane. Mają niski stopień ochrony, ale u osoby kichającej/ kaszlącej i tak stanowią pewną barierę przed rozprzestrzenianiem się zakaźnej wydzieliny z jej dróg oddechowych.
Do kupienia są rówież maski z wymiennym wkładem. Należy pamiętać: każda bawełniana maska, gdy tylko jest wilgotna, powinna być w całości wyprana. Wymiana wkładu nie wystarcza.
Zobacz jak prawidłowo zdejmować maseczki.
[/expand]
[expand title=” Kto powinien nosić rękawiczki? ” trigclass=”arrowright” ]
Oprócz pracowników służby zdrowia i innych służb z wysokim ryzykiem kontaktu z chorym na COVID, rękawiczki należy nosić robiąc zakupy. Sklep powinien je zapewnić dla klientów (foliowe również chronią, o ile się nie zsuną lub nie rozerwą).
Od razu po wyjściu ze sklepu należy je prawidłowo zdjąć i wyrzucić do kosza. Jeśli schowamy je do kieszeni, wsiądziemy w nich do samochodu, będziemy prowadzić wózek dziecka, patogeny ze sklepu przeniesiemy na przedmioty wokół nas, zwiększamy ryzyko zakażenia.
Dobrze jest również zdjać jedną rękawiczkę po zapakowaniu produktów, a przed wyjęciem porfela/komórki/karty płatniczej z torebki, by brudną rękawiczką nie dotykać tych przedmiotów.
[/expand]
[expand title=” Czy kurier/sprzedawca powinien nosić na stałe rękawiczki? ” trigclass=”arrowright” ]
Nie jest to zalecane głównie z tego powodu, że taka osoba, w złudnym poczuciu zabezpieczenia, rzadziej myje/dezynfekuje ręce, przez co łatwiej przenosi patogeny. Nic rękawiczki nie dadzą, jeśli sprzedawca poda w nich produkty, następnie przyjmie pieniądze i jeszcze nie zdejmie ich na zapleczu. Wówczas używanie ich zwiększa ryzyko zakażenia.
[/expand]
Szczepienia i planowe wizyty
[expand title=” Czy można obecnie szczepić dziecko? ” trigclass=”arrowright” ]
13.03 Polskie Towarzystwo Pediatryczne zdecydowało o wstrzymaniu się z kontynuowaniem szczepień (wstępnie do 18. 04), bilansów zdrowia, wizyt patronażowych. Nie dlatego, że szczepienie byłoby niebezpieczne albo zwiększało ryzyko zakażenia koronawirusem, tylko po to, by dzieci pozostały w domach, nie miały kontaktu z potencjalnie zakaźnymi osobami w placówkach ochrony zdrowia.
Nie jest to zakaz tylko zalecenie. Szczepienie może być wykonane w sytuacji zaistnienia uzasadnionych przesłanek medycznych – lekarz opiekujący się dzieckiem powinien podjąć wówczas indywidualną decyzję.
Krążą sugestie, że szczepienie obniża odporność (i mogłoby narazić dziecko na zakażenie koronawirusem) – nie jest to prawda, wręcz pobudza organizm do wytwarzania przeciwciał, więc wspomaga odporność. Więcej o szczepieniach tutaj.
Dzieci w oddziałach noworodkowych są normalnie szczepione.
Nawet jeśli opóźnienie szczepień nie pozwoli dokończyć schematu (np. rotawirus), albo potem trzeba będzie zmienić preparat – trudno. Najważniejsze teraz – zapobiegać rozprzestrzenianiu się wirusa.
Rozpoczęty schemat jakiegoś szczepienia (oprócz rotawirusa), np. 5/6w1 będzie normalnie kontynuowany po wznowieniu szczepień. Nie będzie trzeba zaczynać schematu od początku.
Jednocześnie WHO zaznacza, że „każde zakłócenie realizacji szczepień ochronnych, nawet na krótki czas, może doprowadzić do kumulacji osób podatnych na zakażenie i zwiększyć ryzyko wybuchu ognisk epidemicznych tych chorób, którym można zapobiegać poprzez szczepienia”. W związku z tym obecne zalecenia mogą się zmieniać z czasem, o czym będę Was informować na Facebooku i Instagramie.
[/expand]
[expand title=” Co ze szczepieniem na rotawirusa? ” trigclass=”arrowright” ]
Pierwsza dawka musi być podana do ukończenia 12. tyg. życia (a najlepiej w 8.tż). Jeśli do tego czasu nie będzie można szczepić – trudno, dziecko nie zostanie zaszczepione.
Dawki tej szczepionki można podawać od 6. do 24 tyg. życia (Rotarix) lub 32 tyg. życia (Rotateq). Jeżeli dziecko otrzymało jedną dawkę i nie zdąży w tym czasie przyjąć drugiej – trudno, najważniejsze obecnie to zapobiegać rozprzestrzenianiu się wirusa.
[/expand]
[expand title=” Mam zaplanowaną wizytę specjalistyczną. Pójść czy przełożyć? ” trigclass=”arrowright” ]
Poradnie specjalistyczne, przyszpitalne, przyjęcia planowe do oddziałów szpitalnych zostały wstrzymane. Przyjmowani są tylko pacjenci, którzy nie mogą przerwać leczenia lub wymagają pilnej pomocy. W razie wątpliwości najlepiej zadzwonić do danej placówki, skorzystać z teleporady.
[/expand]
[expand title=” Co z USG bioder? ” trigclass=”arrowright” ]
Z tym badaniem jest dylemat, jeśli się przeczeka kilka miesięcy, nie będzie można już go wykonać (po 4. miesiącu życia wykonuje się RTG stawów). Pediatra może wstępnie wykluczyć duże wady w badaniu lekarskim. Decyzję musi podjąć rodzic czy zdecyduje się pójść na USG, o ile placówka sama nie odwoła wizyt.
Warto wiedzieć, że wg części specjalistów ortopedii niemowląt, nie ma wskazań do wykonywania USG bioder wszystkim dzieciom, a jedynie z grup ryzyka:
👉 dodatni wywiad rodzinny w kierunku rozwojowej dysplazji stawu biodrowego (któryś z rodziców ją miał),
👉 dziecko z porodu pośladkowego,
👉 dziecko z klinicznymi cechami niestabilności biodra lub innymi nieprawidłowościami w badaniu przedmiotowym – o tym powie Wam pediatra.
Jeśli więc Twoje dziecko należy do grupy ryzyka – można rozważyć pójście na badanie, decyzję pomoże podjąć lekarz opiekujący się dzieckiem.
[/expand]
[expand title=” Można pójść do stomatologa? ” trigclass=”arrowright” ]
W nagłych przypadkach pewnie nie będziemy mięli wyjścia. Planowe wizyty warto zawiesić.
[/expand]
[expand title=” Czy mogę pójść do przychodni z inną chorobą? ” trigclass=”arrowright” ]
Każda wizyta w przychodni powinna być poprzedzona teleporadą. Najpierw dzwonimy, rozmawiamy z lekarzem i to on decyduje czy wskazane jest przyjście do placówki czy pomoże przez telefon. Na tę chwilę większość przychodni POZ jest otwartych. Jeśli Twoja nie, można skorzystać z prywatnej teleporady niezależnie od miejsca zamieszkania.
[/expand]
[expand title=” Jak mogę otrzymać receptę, zwolnienie lekarskie, skierowanie do szpitala? ” trigclass=”arrowright” ]
W trakcie teleporady lekarz może wystawić e-receptę oraz e-zwolnienie (e-ZLA) – nie musisz przychodzić do placówki, otrzymasz kod recepty telefonicznie do realizacji w aptece. E-ZLA dotrze elektronicznie do ZUS-u, nie potrzebujemy papierowej wersji. E-skierowanie również może być wystawione zaocznie, jednak trzeba odebrać papierową formę, zazwyczaj w rejestracji.
[/expand]
Testy na koronawirusa
[expand title=” Jak wygląda pobranie badania w kierunku koronawirusa? ” trigclass=”arrowright” ]
W Polsce pobieramy wymaz z nosogardła lub z nosa i gardła. Po „wydmuchaniu” przez pacjenta nosa, odpowiednią wymazówkę („patyczek”) wkładamy głęboko do nosa, chwilę odczekujemy, wykonujemy kilka ruchów półobrotowych i wyjmujemy. Niezbyt przyjemny (jak test na grypę), ale oczywiście wiemy po co go robimy.
Amerykańska agencja CDC nie rekomenduje stosowania samego wymazu z gardła. Z tej okolicy jest mniejsza dostępność wirusa w śluzie i wzrasta ryzyko wyniku fałszywie ujemnego (wynik negatywny, ale tak naprawdę zakażenie jest).
[/expand]
[expand title=” Kiedy najlepiej pobierać próbkę na badanie? ” trigclass=”arrowright” ]
Badanie najlepiej przeprowadzić dopiero na następny dzień po zaobserwowaniu objawów – wybierając najlepszy moment pobrania materiału uzyskamy 95% wiarygodności wyniku. W okresie bezobjawowym ilość wirusa może być za mała, by wykrył go test.
Jeśli nie ma objawów to jedynie badanie przeprowadzone w 7. dniu (co wynika z okresu wylęgania 2-14 dni, średnio 5-7 dni) od kontaktu z zakażonym, może potwierdzić lub wykluczyć zakażenie SARS-CoV-2.
Pobierając więc badanie w okresie bezobjawowym – wynik ujemny nie daje pewności, że nie jesteśmy zakażeni. Wykonując test „z ciekawości” lub „na wszelki wypadek” możemy mieć fałszywe poczucie, że jesteśmy zdrowi i nie możemy zarazić innych. Warto też zwrócić uwagę na to, że jeżeli bez wskazań pojedziemy do Szpitala Zakaźnego wykonywać test, to właśnie tam w poczekalni najłatwiej będzie spotkać osobę faktycznie zakażoną i się zarazić. Skorzystajmy z teleporad, numerów telefonów do stacji sanitarno – epidemiologicznych i infolinii (numery telefonów w całej Polsce tutaj: Koronawirus w Polsce. Informacje dla rodziców).
[/expand]
[expand title=” Dlaczego na wynik badania tak długo się czeka? ” trigclass=”arrowright” ]
W praktyce czas trwania badania jest uzależniony od czasu przyjęcia materiału, izolacji RNA i uzbierania puli pacjentów (co najmniej 6, gdyż najmniejszy test liczy z kontrolami 8 próbek), wykonania samej reakcji i jej analizy (3-4h) oraz wydania wyniku. Jest to średnio 6-24h, zależnie od obsady laboratorium i posiadanego sprzętu.
[/expand]
[expand title=” Szybkie testy wykrywające wirusa ” trigclass=”arrowright” ]
Oprócz testów PCR (wykrywających cząsteczkę genetyczną wirusa) używanych obecnie w Polsce, na świecie są dostępne także tzw. „szybkie testy” – badania metodą ELISA – wykrywanie przeciwciał IgM wytworzonych przez organizm w reakcji na zakażenie. Niestety wiarygodne stają się dopiero gdy są wykonane raczej w 3. tygodniu od zakażenia (zwane testami późnymi). Wykonanie testu w 7. dniu daje wynik zbliżony do rzutu monetą. WHO traktuje je jedynie jako testy pomocnicze. Z pewnością dotrą do Polski, ich zaletą jest cena – ok. 60zł w porównaniu do kwoty 500zł za PCR, ale jakość dużo niższa. Bardziej przydatne mogą być do stwierdzenia czy osoba w przeszłości przebyła daną chorobę (czytaj następne pytanie).
Aktualizacja 29.03
W kilku krajach są tworzone szybkie testy w kierunku koronawirusa wykrywające antygen (komórkę patogenu lub białko z jego powierzchni). Wynik można uzyskać w 15 minut. Są mniej czułe niż PCR, wykrywają np. 7 na 10 pacjentów z potwierdzonym zakażeniem w teście PCR. Jeśli więc wynik jest ujemny to i tak trzeba robić bardziej czułe badanie, ale jeśli jest dodatni mamy potwierdzenie zakażenia. Będą też tańsze niż PCR.
[/expand]
[expand title=” Czy są testy pokazujące czy dana osoba już przechorowała COVID? ” trigclass=”arrowright” ]
Wykonując badanie przeciwciał z surowicy krwi (obecnie nie jest dostępne w Polsce, ale na pewno wkrótce będzie) pobieramy klasę IgM – to nam określa czy jest obecna choroba. Oznaczając klasę IgG będziemy wiedzieć czy dana osoba przechorowała wcześniej zakażenie (też bezobjawowo) czy nie.
Należy jednak pamiętać kiedy mamy szansę te przeciwciała wykryć, by nie pobierać badań za wcześnie lub za późno.
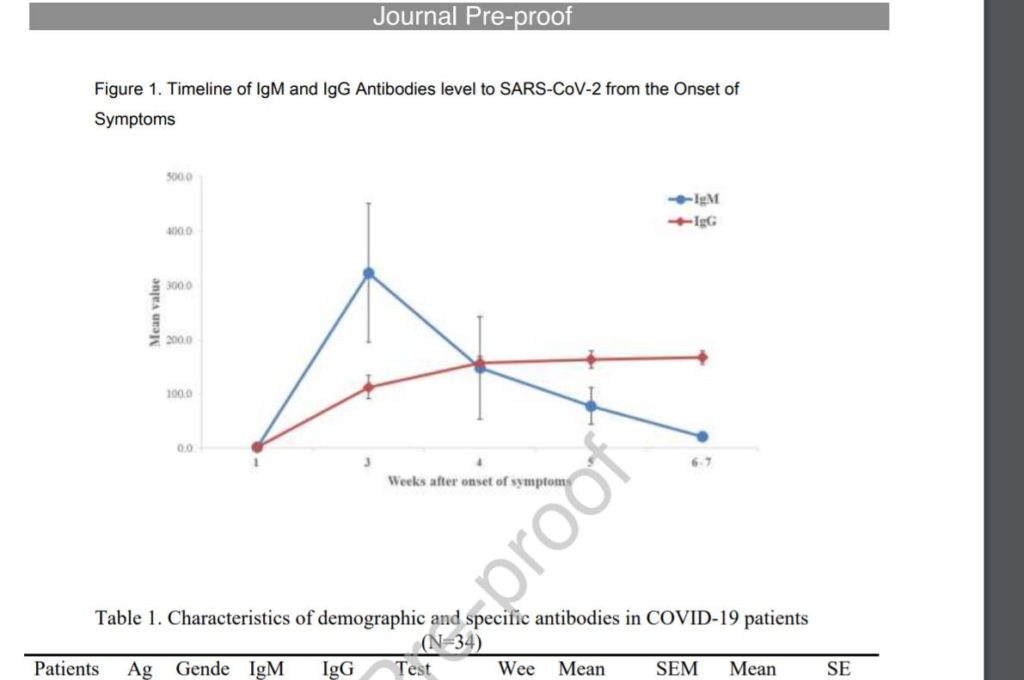
Powyższy wykres pokazuje, że przeciwciała IgM będą wykrywalne dopiero po ok. 2 tygodniach od wystąpienia objawów (nie kontaktu z zakażonym). Przeciwciała IgG narastają później (ok. 4 tygodnia), ale utrzymują się długo. Nie wiemy jeszcze ile, zapewne miesiące/lata.
[/expand]
Choroby przewlekłe
[expand title=” Kto może najciężej chorować? ” trigclass=”arrowright” ]
Pacjenci o ciężkim przebiegu oraz przypadki zakończone zgonem to najczęściej:
👉 osoby po 60rż, a zwłaszcza po 80. roku życia.
👉 częściej mężczyźni niż kobiety
👉 1 lub więcej spośród chorób przewlekłych:
– zaburzenia sercowo-naczyniowe,
– cukrzyca,
– nadciśnienie,
– nowotwory,
– przewlekłe choroby układu oddechowego, np. POChP,
– zaburzenia odporności.
Opisy przypadków ze świata często relacjonują, że pacjenci na OIOM-ie to głównie osoby otyłe – zwykle mają większość z powyższych schorzeń. Palenie papierosów to kolejny ważny czynnik ryzyka ze względu na obciążenie płuc.
Wiemy również o ciężkich przebiegach osób młodszych, ok. 40-letnich bez obciążeń. Nie jest ich dużo, ale nie jest to zupełnie bezpieczna grupa.
[/expand]
[expand title=” Czy osoba z chorobami tarczycy ma większe ryzyko ciężkiego przebiegu? ” trigclass=”arrowright” ]
Nie ma dowodów na to, by prawidłowo leczone choroby tarczycy zwiększały ryzyko zachorowania lub ciężkiego przebiegu infekcji.
Nieleczona nadczynności tarczycy może przebiegać z leukopenią lub granulocytopenią co oznacza znaczne pogorszenie odporności.
Przy zaawansowanej, nieleczone niedoczynności tarczycy terapia w przypadku infekcji może być trudniejsza niż w prawidłowo kontrolowanej chorobie.
[/expand]
[expand title=” Czy osoba z chorobami autoimmunologicznymi ma większe ryzyko ciężkiego przebiegu? ” trigclass=”arrowright” ]
Tak, ze względu na zaburzoną odpowiedź z układu immunologicznego takie osoby mogą (ale nie muszą) ciężej przechodzić infekcję. Pamiętajcie, by regularnie przyjmować swoje stałe leki i #zostańwdomu.
[/expand]
[expand title=” Czy dziecko z alergią / astmą ma większe ryzyko ciężkiego przebiegu? ” trigclass=”arrowright” ]
Jeśli astma jest prawidłowo kontrolowana, infekcja może przebiegać podobnie jak u osoby nie chorującej przewlekle. Chory w zaostrzeniu astmy będzie narażony na cięższy przebieg.
Rodzice dzieci z astmą natomiast wiedzą, że każda infekcja wirusowa może dać jej zaostrzenie, dlatego warto mieć zapas niezbędnych leków i być w kontakcie z pulmonologiem/alergologiem. Na pewno chory nie powinien odstawiać leków sterydowych, którymi jest leczony na stałe.
Alergia skórna / pokarmowa nie powinna mieć dużego wpływu na przebieg zakażenia, ale wszystko zależy od nasilenia objawów.
[/expand]
Ciąża i noworodki
[expand title=” Czy kobiety w ciąży są bardziej narażone na zachorowanie? ” trigclass=”arrowright” ]
Mimo wielu zmian w organiźmie kobiet ciężarnych, nie ma dowodów, by ta grupa miała być bardziej podatna na zachorowanie lub cięższy przebieg. Kobiety w ciąży decydowanie powinny jednak unikać zakażenia, każda infekcja wirusowa może mieć wpływ na dziecko, zwłaszcza choroba w 1. trymestrze. Więcej na ten temat znajdziecie tutaj.
[/expand]
[expand title=” Czy zakażona kobieta może przenieść wirusa na dziecko jeszcze w czasie ciąży? ” trigclass=”arrowright” ]
Dotychczas taka transmisja nie była potwierdzona.
W renomowanym czasopiśmie medycznym opublikowano opis 9 przypadków dzieci urodzonych od mam zakażonych koronawirusem. Kobiety nie przechodziły zakażenia ciężej niż przeciętnie, a badania noworodków nie wykazały przeniesienia zakażenia przez łożysko. Artykuł tutaj.
14.03 lekarze poinformowali, że w Anglii urodziło się dziecko matki zarażonej koronawirusem. Tuż po porodzie pobrano badania u noworodka, które dało pozytywny wynik. Wymaga to jeszcze analizy, ale wydaje się, że kobieta mogła przekazać wirusa dziecku wewnątrzmacicznie.
W innym przypadku w Chinach noworodek zakażonej mamy, urodzony w 40. tygodniu ciąży, miał dodatni wynik badania w kierunku koronawirusa, jednak próbka została pobrana dopiero po ponad 30h od porodu, więc nie ma pewności co do drogi przenoszenia (czy wewnątrzmacicznie czy już po porodzie).
Aktualizacja 27.03.
2 nowe badania (tutaj i tutaj) sugerują, że jednak zakażenie dziecka może przebiegać przez łożysko. Pierwsze z nich podaje, że u niespełna 10% zakażonych mam wystąpiło przeniesienie wirusa na dziecko jeszcze w ciąży. Wymaga to jednak potwierdzenia kolejnymi badaniami.
Wg obecnych zaleceń ciąża mamy zakażonej koronawirusem powinna zostać zakończona cesarskim cięciem, żeby zminimalizować ryzyko zakażenia dziecka.
[/expand]
[expand title=” Czy można karmić piersią? ” trigclass=”arrowright” ]
Według dotychczasowych (choć nielicznych) danych wirus nie przenika do mleka kobiecego. Nadal jednak mama może zarazić dziecko drogą kropelkową.
WHO (Światowa Organizacja Zdrowia) mówi, że kobieta zarażona koronawirusem może karmić piersią przestrzegając poniższych zasad, by nie zarazić malucha innymi drogami:
👉 założyć maseczkę podczas KP,
👉 umyć ręce przed przystawieniem dziecka,
👉umyć ręce przed użyciem laktatora, prawidłowo go odkażać wg zaleceń producenta.
Więcej na ten temat przeczytacie tutaj.
Pamiętajmy, że w razie zachorowania niemowlęcia, mleko mamy dostarczy mu przeciwciał i innych komórek odpornościowych, które pomogą zwalczyć chorobę (nie wspominając już o wielu innych prozdrowotnych skutkach, jak zapobieganie alergii, astmie, zapaleniom ucha, płuc, nowotworom). Więcej o karmieniu piersią przeczytacie tutaj.
.
Inną opinię wydał polski Konsultant Krajowy ds Neonatologii, prof. Helwich:
„1. Wyniki badań dotyczące braku przedostania się koronawirusa do pokarmu matek są oparte na niewielu przypadkach, dlatego powinny być traktowane z dużą ostrożnością.
2. W przypadku kobiet zakażonych koronawirusem lub w okresie diagnozowania w kierunku COVID zalecana jest izolacja dziecka od matki. Należy umożliwić matce odciąganie mleka, by utrzymać laktację.
3. Po potwierdzeniu ustania ryzyka transmisja zakażenia z matki na dziecko (dwukrotny ujemny test u matki zakażonej i pojedynczy test ujemny u podejrzanej) możliwe jest karmienie naturalne.„
Jeśli zapytacie: to w końcu karmić czy nie karmić? Mówimy tutaj o noworodkach, więc w momencie decyzji będziecie na Oddziale Noworodkowym, tam lekarze powiedzą Wam co macie robić.
Podkreślę, że mówimy tu o karmieniu piersią w przypadku gdy mama jest chora na COVID-19 lub gdy oczekuje na wyniki testu. Wszystkie inne mamy mogą swobodnie karmić piersią.
[/expand]
[expand title=” Ciąża – co z badaniami i porodem? ” trigclass=”arrowright” ]
19 marca 2020 roku zostały zmienione zalecenia Konsultanta Krajowego ds. Perinatologii i Konsultanta Krajowego ds. Położnictwa i Ginekologii odnośnie do organizacji pracy oddziałów położniczo-ginekologicznych w sytuacji epidemiologicznej związanej z zakażeniem wirusem SARS-CoV-2:
👉 Zawieszeniu podlegają odwiedziny w oddziałach położniczo-ginekologicznych, w tym obecność osób towarzyszących przy porodach. Należy umożliwić pacjentkom kontakt z najbliższymi przy pomocy ich własnych urządzeń elektronicznych.
👉 Należy odwołać wszystkie planowe zabiegi ginekologiczne z wyjątkiem stanów nagłych. W sytuacji wątpliwej przed zabiegiem należy skonsultować się telefonicznie lub bezpośrednio z lekarzem specjalistą położnictwa i ginekologii.
👉 Wizyty ambulatoryjne — poza przypadkami nagłymi i sytuacjami wymagającymi bezpośredniego kontaktu z lekarzem – powinny być odwołane. W pozostałych przypadkach należy umożliwić przeprowadzenie porady zdalnej (teleporady, telekonsultacje) mającej na celu ustalenie dalszego postępowania (e-recepty, e-zlecenia badań, zwolnienia lekarskie, termin kolejnej wizyty).
👉 Procedury z zakresu diagnostyki prenatalnej powinny być prowadzone z zachowaniem wszelkich środków ostrożności oraz użyciem środków ochrony indywidualnej.
👉 Wszystkie pacjentki zgłaszające się do poradni/ambulatorium powinny wcześniej umówić godzinę wizyty telefonicznie lub mailowo, a następnie zgłosić się na nią nie wcześniej niż na 15 minut przed planowanym jej rozpoczęciem. Na wizytę należy zgłaszać się pojedynczo, bez osób towarzyszących.
👉 Wszystkie kobiety ciężarne, niezależnie od ich aktualnego statusu epidemiologicznego, muszą bezwzględnie przestrzegać zasad higieny indywidualnej, dążyć do zaniechania bezpośrednich kontaktów towarzyskich oraz unikać przebywania w miejscach zbiorowisk ludzkich.
Zadbajcie więc o to, by utrzymać kontakt telefoniczny z lekarzem prowadzącym ciążę, a większość wizyt jest odwołana, by nie narażać Was na zachorowanie. Trzymam za Was kciuki podczas porodu i życzę Wam dobrych lekarzy i położnych, którzy będą Waszym wsparciem podczas porodów bez rodziny.
[/expand]
[expand title=” Czy można odwiedzać noworodki i wcześniaki w szpitalu? ” trigclass=”arrowright” ]
Dopóki mama leży na Oddziale Ginekologicznym może opiekować się dzieckiem, które leży na Patologii Noworodkach lub Oddziale Intensywnej Terapii Noworodka (OITN). W większości szpitali (ale w wielu jest jak dawniej) w Polsce obowiązują obecnie zasady, że kiedy już mama zostanie wypisana, to niestety rodzice nie mogą przychodzić „z zewnątrz” na oddziały – oczywiście wszystko po to, by nie zarazić maluszków wirusem. Wiem, że będzie to przykre dla Was, ale wiedzcie, że lekarze i położne wiedzą w jak trudnej sytuacji jesteście i zadbają o Wasze dzieci. Na pewno możecie liczyć na zdjęcia i/lub krótkie filmy 🙂
[/expand]
Szczepionka i leki
[expand title=” Czy koronawirus jest podobny do grypy? ” trigclass=”arrowright” ]
Na początku epidemii wydawało się, że obie choroby mogą przebiegać podobnie. Obecnie statystyki i dane naukowe pokazują, że SARS-CoV-2 (wyjaśnienie nazewnictwa tutaj) stanowi większe zagrożenie – jest bardziej zakaźny, częściej daje ciężkie powikłania, szybciej się rozprzestrzenia, nie mamy na niego leku (o leku na grypę przeczytacie tutaj) ani szczepionki.

[/expand]
[expand title=” Czy szczepienie przeciwko grypie chroni przed koronawirusem? ” trigclass=”arrowright” ]
Nie. To szczepienie chroni tylko przed zachorowaniem na grypę.
[/expand]
[expand title=” Co zrobić w przypadku podejrzenia zakażenia? ” trigclass=”arrowright” ]
JEŚLI PODEJRZEWASZ U SIEBIE ZAKAŻENIE KORONAWIRUSEM:
❗ Nie idź do lekarza pierwszego kontaktu.
❗ Nie jedź na SOR zwykłego szpitala.
❗ Nie idź do Nocnej/Świątecznej Pomocy Lekarskiej.
❗ Unikaj komunikacji miejskiej, chodzenia na zakupy, spotykania się z innymi osobami do czasu uzyskania dalszych instrukcji.
POZOSTAŃ W DOMU I ZADZWOŃ DO NAJBLIŻSZEJ STACJI SANEPIDU LUB ZGŁOŚ SIĘ DO SZPITALA ZAKAŹNEGO
[/expand]
[expand title=” Jak leczyć zakażenie koronawirusem w domu? ” trigclass=”arrowright” ]
Wkrótce coraz więcej z nas będzie miało potwierdzone zakażenie koronawirusem. Jednocześnie u wielu dzieci zaobserwujemy nieznaczne objawy infekcji dróg oddechowych (np. kaszel + stan podgorączkowy), rodzice nie zdecydują się jechać do Szpitala Zakaźnego tylko będą leczyć malucha w domu. Warto więc wiedzieć jak postępować.
Leczenie jest objawowe – nie ma konkretnego leku przeciwwirusowego (jak w przypadku grypy). Leczymy jak inne choroby przeziębieniowe – inhalacje z soli fizjologicznej, syropy na kaszel (wg zaleceń lekarskich – skorzystaj z teleporady), w razie gorączki paracetamol.
[/expand]
[expand title=” Ibuprofen może szkodzić? ” trigclass=”arrowright” ]
W ostatnich dniach do Polski docierają doniesienia (głównie z Francji), że zakażeni koronawirusem leczeni ibuprofenem mieli cięższy przebieg choroby, dlatego w razie potrzeby bezpieczniej jest podawać paracetamol. WHO (Światowa Organizacja Zdrowia) oraz EMA (Europejska Agencja Leków) wypowiedziały się w tej sprawie: nie ma badań naukowych potwierdzających te doniesienia, dopuszczalne jest jego stosowanie.
Oczywiście nadal będą prowadzone obserwacje i badania w tej sprawie. Pamiętajmy, że znowu mówimy o chorych z potwierdzonym zakażeniem SARS-CoV-2. Wszystkie inne osoby bez obaw mogą przyjmować swoje leki.
[/expand]
[expand title=” Czy odkryto już lek na koronawirusa? ” trigclass=”arrowright” ]
Niestety nadal nie mamy specyficznego leku na tego wirusa. Lekarze na całym świecie stosują preparaty działające na inne wirusy, w tym HIV, WZW C, a także stosowane w chorobach autoimmunologicznych (np. RZS) – z różnym efektem.
Dosyć dobre wyniki na świecie daje substancja stosowana od kilkudziesięciu lat w leczeniu malarii – chlorochina. Dlatego też 13.03.2020r. preparat Arechin został zarejestrowany do leczenia wspomagającego zakażonych koronawirusem w Polsce. Ma hamować postęp choroby oraz skracać czas trwania infekcji. Warto wiedzieć, że nie jest lekiem przeciwwirusowym, mechanizm działania nie jest pewny, jego ewentualna skuteczność jest oparta bardziej na opisach przypadków niż wiarygodnym, dużym badaniu klinicznym. Może też mieć działania niepożądane.
Lek nie jest drogi, produkowany w Polsce, obecnie dostępny jedynie w szpitalach.
W terapii chorych z COVID-19, na świecie i w Polsce, próbuje się podawać różne leki stosowane w zakażeniach wirusem HIV, WZW, w chorobach reumatycznych. Niestety one również nie zabijają koronawirusa, nie mają solidnych wyników badań potwierdzających ich skuteczność i bezpieczeństwo w tej terapii, ale są opisywane liczne przypadki poprawy stanu zdrowia pacjentów, dlatego próbujemy je stosować. Dodatkowo badane są też inne leki przeciwwirusowe, stosowane m.in. przy epidemii SARS i MERS.
Oseltamivir – lek na grypę jest nieskuteczny w leczeniu COVID-19.
[/expand]
[expand title=” Wpływ leków na nadciśnienie na przebieg choroby ” trigclass=”arrowright” ]
Zapewne dotarły już do Was informacje, że leki z grupy tzw. ACE-I oraz ARB (sartany) mogą pogarszać przebieg zachorowania na COVID-19. Niemal codziennie ukazują się nowe doniesienia potwierdzające lub przeczące tej hipotezie.
Rada ds. Nadciśnienia Europejskiego Towarzystwa Kardiologicznego wypowiedziała się jasno na ten temat: zdecydowanie zaleca się, aby lekarze i pacjenci kontynuowali dotychczasowe leczenie, ponieważ nie ma dowodów klinicznych ani naukowych sugerujących, że należy przerwać terapię ACE-I lub ARB z powodu zakażenia COVID-19.
Mało tego, istnieją badania na zwierzętach sugerujące, że leki te mogą nawet chronić przed poważnymi powikłaniami płucnymi u pacjentów z zakażeniem COVID-19, ale jak dotąd nie ma danych dotyczących ludzi.
Jeżeli byliście dotychczas leczeni tymi lekami – nie ma wskazań do ich odstawienia lub zamiany na inną grupę.
Wkrótce pojawią się następne badania, zalecenia mogą się zmienić.
[/expand]
[expand title=” Wpływ sterydów na zakażenie koronawirusem ” trigclass=”arrowright” ]
W środowisku medycznym podniesiona jest również kwestia glikokortykosteroidów systemowych (doustne/dożylne/domięśniowe), które mogłyby pogarszać lub poprawiać przebieg zakażenia (więcej tutaj). Na razie wyniki nie są jednoznaczne, ale ważne jest, by samodzielnie nie odstawiać w domu tych leków, gdyż prawidłowa kontrola chorób przewlekłych jest bardzo ważna w przypadku zachorowania. W razie wątpliwości skontaktuj się ze swoim lekarzem.
Sterydy wziewne, stosowane np. w astmie, powinny być normalnie przyjmowane.
[/expand]
[expand title=” Kiedy będzie dostępna szczepionka na koronawirusa SARS-CoV-2? ” trigclass=”arrowright” ]
Amerykańska firma biotechnologiczna Moderna już rozpoczęła badania kliniczne (na ludziach). Ich wyniki poznamy w lipcu/sierpniu. Cały proces wraz z rejestracją szczepionki przeciwko nowemu koronawirusowi może zająć od roku do półtora.
[/expand]
Dodatkowe informacje
[expand title=” Dziecko z jakąś infekcją dróg oddechowych. Bać się czy nie? ” trigclass=”arrowright” ]
Wiecie już, że dzieci najczęściej przechodzą COVID-19 łagodnie. Leczenie w takim przypadku jest objawowe, robimy to, co przy innych „wirusówkach”. Często pytacie: „moje dziecko ma sam kaszel/tylko gorączkował 2 dni/ ma trochę kaszlu i stan podgorączkowy, czy to może być koronawirus?”. Wydaje się, że może, objawy przecież mogą być różnorodne u dzieci. Co jeśli to faktycznie SARS-CoV-2, a co jeśli nie? To samo – zostaje w domu, z nikim się nie spotyka, leczymy objawowo, jeśli ma jakiekolwiek objawy z dróg oddechowych traktujemy tak, jakby mógł zarażać innych. Możemy skorzystać z teleporady, w razie pogorszenia stanu zawsze możemy zadzwonić na Pogotowie Ratunkowe. Duszność u dziecka jest wskazaniem do hospitalizacji.
Będzie dylemat czy jechać do Szpitala Zakaźnego, by pobrać badanie w kierunku koronawirusa. Tu trzeba uważać, by czekając na test w kolejce dopiero go nie „złapać”, a leczenie i tak będzie podobne. Czasami znaczenie mają względy epidemiologiczne, np. by wiedzieć kogo izolować z otoczenia. Najlepiej doradzi lekarz w czasie teleporady, można zadzwonić na specjalną infolinię (800 190 590) lub do lokalnego SANEPID-u (numery telefonów tutaj). Są w Polsce miejsca, w których karetka z medykiem przyjeżdża do domu pacjenta by pobrać badanie.
[/expand]
[expand title=” Czy można zachorować kilka razy na koronawirusa? ” trigclass=”arrowright” ]
W trakcie choroby (niezależnie czy objawowej czy nie) wytwarzamy swoiste przeciwciała przeciwko tej chorobie. Osoby, które więc przechorują COVID-19 nie zachorują ponownie np. za kilka tygodni, są uodpornione. Niestety jest tak, że bardzo mała część ludzi nie odpowiada przeciwciałami na zachorowanie (podobnie po szczepieniu) – oni mogą przebyć infekcję tym samym patogenem ponownie. Wirus może też po jakimś czasie zmutować (jak grypa) i np. za kilka miesięcy będą potrzebne nowe przeciwciała. Mamy jednak nadzieję, że do tego czasu powstanie już szczepionka.
[/expand]
[expand title=” Co można przyjmować ”na odporność”? ” trigclass=”arrowright” ]
Przykro mi, ale żaden preparat nie wzmocni Was z dnia na dzień. Ani inozyna, ani probiotyki czy inne substancje. Odporność buduje się miesiącami i latami, nie ma substancji, która by zapobiegła zakażeniu koronawirusem.
[/expand]
[expand title=” Mąż przyjeżdża z zagranicy. Stanowi zagrożenie? ” trigclass=”arrowright” ]
Tak, taka osoba powinna odbyć 14-dniową kwarantannę. Zasady odbywania kwarantanny znajdziecie tutaj.
Warto wiedzieć, że jeśli nie ma możliwości odbywania kwarantanny w domu (np. obawiacie się o żonę w ciąży lub noworodka), można ją odbywać we wskazanym przez służby ośrodku. Za ustanowienie miejsca izolacji pozadomowej odpowiada Sanepid lub Wojewódzkie Centrum Zarządzania Kryzysowego.
[/expand]
[expand title=” Kto wystawia zwolnienie na czas kwarantanny? ” trigclass=”arrowright” ]
Zwolnienie do pracy wystawia Sanepid. Jak czytamy na stronie ZUS:
Decyzja inspektora sanitarnego stanowi podstawę do wypłaty świadczeń z tytułu choroby na ogólnych zasadach. Zatem za czas nieobecności w pracy z powodu kwarantanny lub izolacji przysługuje wynagrodzenie za czas choroby lub zasiłek chorobowy, wypłacane przez płatnika składek lub ZUS. Decyzja może być dostarczona do pracodawcy bądź do placówki ZUS po okresie kwarantanny lub izolacji.
[/expand]
[expand title=” Zasiłek opiekuńczy, prawne regulacje ” trigclass=”arrowright” ]
Wszystkie najważniejsze prawne szczegóły związane z koronawirusem, w tym o pracy w czasie kwarantanny, stanie epidemii, zasiłku opiekuńczym, zwolnieniach lekarski, itp. znajdziecie na mamaprawniczka.pl.
[/expand]
[expand title=” Kiedy jest się zdrowym? ” trigclass=”arrowright” ]
Uważa się, że osoba zdrowa to taka, która nie ma już objawów oraz badanie w kierunku koronawirusa było 2-krotnie ujemne (pobrane w odstępie 24 godzin).
Pojawia się również termin „ozdrowieńca” – to osoba, która nie ma już objawów, ale nadal zaraża. W związku z tym nie jest osobą zdrową.
[/expand]
[expand title=” Czy to prawda, że picie ciepłej wody lub alkoholu zapobiega zachorowaniu i leczy? ” trigclass=”arrowright” ]
W internecie pojawiła się informacja (rzekomo zalecenia lekarza z zagranicy), który podaje, że częste picie ciepłej wody wypłukuje wirusa z gardła zapobiegając zakażeniu. Niestety prawda jest taka, że wirus namnaża się i oddziałuje w nosogardle i płucach. Tam ciepłą wodą nie zadziałamy.
Alkohol NIE jest metodą leczenia choroby wywołanej koronawirusem. Może być wykorzystywany (w postaci specjalnych płynów czy żeli) do dezynfekcji, czyli zabijania wirusa na powierzchniach czy na dłoniach, ale picie alkoholu nie zapobiegnie zakażeniu, ani go nie wyleczy.
Poza tym koronawirus jest zabijany przez płyny ze stężeniem alkoholu 60-85%, a dla przeżycia lepiej takiego nie pić 😉
[/expand]
[expand title=” Metody celebrytów na koronawirusa ” trigclass=”arrowright” ]
Żona polskiego detektywa reklamuje pewien preparat w celu dezynfekcji skóry. Składniki: Oczar wirginijski 86%, ethanol. Zawiera zdecydowanie za niskie stężenie alkoholu (14%), a powinno być 60-85%.
Pewna prezenterka poleca skorzystanie z „przekazu energetycznego” u bioenergoterapeuty. Myślicie, że czary mary uchroni przed koronawirusem? 😉
[/expand]
[expand title=” Ile to może potrwać? ” trigclass=”arrowright” ]
Wszyscy są ciekawi, a nikt nie zna odpowiedzi. W jakimś stopniu liczymy na wiosnę i lato, mamy nadzieję, że wyższe temperatury zmniejszą żywotność wirusa. Niestety w człowieku będzie się on rozwijał podobnie niezależnie od zewnętrznych temperatur, jednak na świeżym powietrzu będzie żył krócej, więc zakaźność będzie mniejsza. Jednakże wg badań w 80 procentach zarażamy się drogą kropelkową, więc zakaźność powierzchni nie będzie miała aż takiego znaczenia.
Historie epidemii pokazały, że zaczynały się one wygaszać, gdy w populacji coraz więcej osób nabierało odporności po przechorowaniu (przy tym procesie niestety słabsze jednostki umarły jeśli nie były izolowane). Wówczas osoby z odpornością stanowiły barierę dla rozprzestrzeniania się infekcji. Prawdopodobnie może to potrwać nawet kilka miesięcy. Jeśli udałoby się zastosować kategoryczną izolację (jak w Chinach) lub znaleźć celowany lek, choroba mogłaby się tak szeroko nie rozpowszechnić. Szczepionka oczywiście będzie miała na to znaczący wpływ, ale jej spodziewamy się dopiero za ok. rok.
W artykule w „The New England Journal of Medicine”, gdzie autorzy snują różne scenariusze i różne prognozy. Większość tych prognoz – na podstawie statystyk włoskich – mówi o tym, że w połowie czerwca epidemia się zmniejszy, ale nie wygasi się całkowicie. Będzie się tlić przez wakacje i niewykluczone, że jesienią będzie nowa fala infekcji koronawirusem. Tak wcale nie musi być, wiele zależy od naszych poczynań i od tego, jak skrupulatnie będziemy przestrzegać #zostańwdomu.
[/expand]
>>>>> Artykuł aktualny na dzień 23.03.2020r.<<<<<
Mam nadzieję, że odpowiedziałam na wiele Waszych wątpliwości, jeśli macie inne pytania śmiało piszcie tutaj lub na Instagramie i Facebook’u, gdzie na bieżąco rozwiewam wątpliwości dotyczące koronawirusa.
udostępnij:
podobne tematy:

Monika Działowska
Jestem lekarzem pediatrą, autorką tego medycznego bloga i książki „Zdrowy maluszek”.
Na co dzień mieszkam w Warszawie, pracuję w przychodni pediatrycznej.
Prowadzę szkolenia dla rodziców o zdrowiu dzieci.
Witam Cię na mojej stronie i zapraszam do lektury.


